1)原発性肝癌とは?
肝臓自体に発生する悪性腫瘍(がん)を総称して「原発性肝癌」と言います。いわゆる「肝臓がん・肝がん」とは原発性肝癌のことを指します。転移性肝癌(特に大腸癌の肝転移)と診断されて「肝がん」の情報を検索してしまう方がいますがそれは誤りですので注意しましょう(転移性肝癌に関する情報はこちら)。
①肝細胞癌
原発性肝癌の95%は肝臓の細胞そのものに生じた癌である「肝細胞癌」というタイプの悪性腫瘍です。肝細胞癌 Hepatocellular carcinoma (HCC)は、通常、B型肝炎、C型肝炎、アルコール多飲、脂肪肝などを原因とした「傷んだ肝臓」に発生し、正常な肝臓に発生することはまれです。したがって、健康診断などで肝臓の障害を指摘された方は、癌の発症リスクにより定期的なフォローを受けることが望ましいとされます。以下に我が国におけるがんの相対生存率を示します(国立がん研究センター がん情報サービスのデータに基づく)。
| 5年生存率 | 10年生存率 | |
| 大腸がん | 76.8% | 67.8% |
| 胃がん | 74.9% | 65.3% |
| 肺がん | 45.2% | 30.9% |
| 肝臓がん | 37.0% | 15.6% |
| 胆道がん | 28.6% | 18.0% |
| 膵臓がん | 9.9% | 5.3% |
私が専門とする肝胆膵がん(肝臓、胆道、膵臓のがん)は他の消化器癌や肺がんと比較しても予後が悪く、難治性のがんであることがわかります。肝細胞癌は比較的早期のステージであれば様々な治療の選択肢があり、その効果も期待できますが、肝細胞癌が難治がんに分類される理由は、その発生メカニズムに原因があります。
胃癌、大腸癌といった癌は早期に切除などの治療を行うことで根治が可能であり、術後に再発なく5年間が経過すると基本的に「根治」と判断されます。しかし肝細胞癌の場合、傷んだ肝臓ががんを次々に生み出す温床となっているため、現在目に見えている癌を根治できたとしても、時間経過とともに新しい癌が一定頻度で発生してきます。一度癌の発生母地となってしまった肝臓を治療で元に戻すことはできないため、肝細胞癌を一度の治療で治せる可能性は決して高いとは言えず、生涯にわたる定期的な再発のチェックが必要となります。胃癌や大腸癌の5年生存率と10年生存率の間にはそれほど差がない一方、肝癌の5年生存率と10年生存率に大きな開きがあるのはそうした理由によります。肝癌では治療後5年間を過ぎても定期的なフォローアップが必要です。
②肝内胆管癌
原発性肝癌のうち、肝細胞癌の次に頻度が高いタイプのがんとしては、肝内胆管癌 Intrahepatic cholangiocarcinoma (ICC)があります。肝内胆管癌は肝臓内で胆汁の通路となっている胆管の細胞から発生するがんです。肝内胆管癌は傷んだ肝臓のみならず正常な肝臓にも発生する比較的稀な癌であり、どのような人に発生しやすいかの予見が難しいことや有効な治療法も少ないことから進行した状態で見つかるケースが多く、一般的に予後が不良なタイプの癌であるといえます。
③その他の原発性肝癌
その他の稀な原発性肝癌としては、嚢胞腺癌、悪性リンパ腫、神経内分泌腫瘍、血管肉腫、類上皮血管内皮腫などがあります。これらは発生頻度が少なく、標準化した治療法が存在しないのが実情です。基本的には手術治療を行いますが、場合によっては内科的な追加治療(悪性リンパ腫であれば化学療法)が必要となります。したがって外科のみならず各専門科が揃った総合病院で治療を受けることが望ましいと考えます。
2)肝細胞癌の治療
肝細胞癌に対する治療は、「大きさ」「数」「場所」「肝臓の機能」でどれを選ぶべきかが決まっています。これを「標準治療」と言います。標準治療は世界中の臨床家の様々な検討から確立された「現在最も効果が期待できると考えられる治療法」であり、「普通の治療」という意味ではありません。がん治療で有名な施設に行っても治療にプラスアルファはありません。効果が不明あるいはエビデンスの少ない新しい治療法は「治験」や「高度先進医療」という形で提供されますが、それ以外の治療法に科学的な根拠は残念ながらありませんので注意しましょう。劇的な効果のある治療法がもしあったとして、我々がそれを選択しないということなどあり得ません。
一方、比較的早期の肝癌では腫瘍の条件によっていくつかの治療法を選択できるケースが存在します。例えば比較的小さい単発の腫瘍の場合がそうです。外科に紹介になれば手術、内科に紹介になればラジオ波という施設もありますが、それぞれの治療法には得手不得手があること、同じ癌でも悪性度は人それぞれ異なること、また肝細胞癌は高率に再発を起こしますので、再発を来した場合の治療選択肢まで見越して治療の選択を行っていくことが重要です。治療によって次回の手術が不可能となってしまったり、次回の治療のリスクを上げてしまうような方法は回避しなくてはなりませんので、治療する側にも経験と技術が必要になります。我々のグループではガイドラインを踏襲しつつ、どの治療法がベストであるかを個々の患者さんについて内科・外科で検討しています。最終的な治療は診療チームでの推奨と患者さんの意向を総合して決定しますが、肝細胞癌の長期的な生存確率を決定するのはその時その時の正しい治療の選択であり、適切な治療をきちんと受けたかどうかでその後の生存率に大きな差が出ることが分かってきています(Shindoh J, et al. J Gastrointest Surg 2020)。治療の選択の基本については、以下に日本肝臓学会が発行する肝癌診療ガイドラインの治療アルゴリズムを示します。

まず、治療ができるかどうかは肝臓の機能で大きく分類されます。ここではChild-Pugh分類あるいは肝障害度という基準が用いられます。手術やラジオ波焼灼療法(RFA)といった根治的治療の適応となるのは肝臓の機能が比較的保たれている方です(Child-Pugh分類A、B)。肝硬変の程度がひどくChild-Pugh分類Cという方は、通常の治療に肝臓が耐えられませんので肝移植以外の治療法は原則適応になりません。図にあるように、このアルゴリズムでは腫瘍の大きさ、数、肝機能に応じて、現時点で最も効果が高いと科学的に示されている治療法の選び方が推奨治療として記載されています。肝細胞癌の治療はこうした治療の選択法を基本として、患者さんの身体の状況、社会的背景などを鑑みた上で決定されます。
3)私の手術適応の考え方(手術がベストと考えられるケースは?)
⓪前提
まず、手術の大前提として、技術的に手術が可能であることと、手術の効果が望めるかということは違います。手術の適応となるのは、i)手術に耐えうる身体の状況があり、ii)技術的に完全切除が可能で、iii)上記ガイドラインにも示されるように手術の意義があると考えられるケースに限られます。iii)に関してはどの施設でも考え方はほぼ同じですが、i)、ii)については術者の経験や技術、手術の適応基準の違いで施設によって考え方が異なる可能性はあります。提示された治療で納得がいかない、疑問があるという場合はセカンドオピニオンを受けられることをお勧めします。
①単発の腫瘍
単発の肝細胞癌の治療の第一選択は肝切除であり、腫瘍径が3cm以下のケースの場合は第二選択として焼灼療法(RFAなど)がガイドラインで推奨されています。いずれも根治を目的とした治療ですが、腫瘍径が大きくなるほど治療は難しくなってきます。特に10cmを超えるような巨大腫瘍では周囲の血管や臓器の圧排、破裂リスクなどから手術の難度が高くなり、術中の大量出血や術後肝不全のリスクも高くなります。また腫瘍が小さくても肝臓深部の大血管に接していたり、その他解剖学的な理由から危険度の高い部分にある腫瘍の切除には高度の技術を必要としますのでどの施設でも同じように手術ができるというわけではありません。近年流行の腹腔鏡下切除を選択する場合においても第一に考えるべき事項は手術の安全性であり、単発の腫瘍でもすべての手術が腹腔鏡下で行えるわけではありません。
②多発の腫瘍
腫瘍数が3個までは、腫瘍径が3cm以下は切除か焼灼療法、3cmを超えるケースでは切除か肝動脈化学塞栓療法(TACE)が推奨されています。多発腫瘍では治療後の再発リスクが高くなりますので、腫瘍の位置や肝機能を見ながら個々の症例で適切な治療の選択を行います。腫瘍数が4個を超えるケースでは切除や焼灼療法による治癒は困難であり、基本的にTACEや化学療法が選択されます。
③脈管侵襲を伴う腫瘍
肝細胞癌は門脈、静脈といった血管に容易に浸潤し、進行すると血管壁を突き破って血管の中で増殖を始めていきます(腫瘍栓)。腫瘍栓の進展度合いが増してくると門脈の場合は肝臓を栄養する血管が完全閉塞に近づき、静脈であれば下大静脈や心臓の中にまで進展していきます。このような状況に至ると通常予後は数か月であり、治療も手術のみでは困難ですが、化学療法や放射線治療などの補助療法を組み合わせることで、根治、もしくは長期生存を得られるケースが一定数存在しています。
門脈本幹や下大静脈・心臓にまで腫瘍栓が進展するようなケースは、そもそも手術が高難度であり、がんを治すという意味でも手術の意義が不明な症例が多いため切除適応外としている施設が多いと考えられます。我々のチームでは内科・外科・放射線科が協力して診療に当たることで、こうした高度進行癌の症例においても根治切除の可能性を追究した治療を多数手がけています。
④肝外転移の治療
肝細胞癌の転移はリンパ節や副腎、肺、骨、腹膜などによく見られます。肝外に転移した症例は基本的に根治的治療の対象ではありませんが、リンパ節、副腎、肺、少数の腹膜播種などでは切除の効果が期待できるケースが存在しています。臨床経過や化学療法の効果等を総合的に判断しつつ、切除の意義があると考えられるケースに対しては手術を行っています。
⑤高度肝障害を伴う肝細胞癌の治療
Child-Pugh 分類 Cの症例は切除の対象にはならず、腫瘍の条件により肝移植の適応となります。肝移植は現在施設の体制が整っていないため私のチームでは行っておりません。近隣の移植施設への紹介となります。Child-Pugh分類Bの高度肝障害を伴う肝細胞癌の場合も一部のケースでは手術の適応となりますが、肝臓の予備力が小さいため、切除困難と判断されているケースが多いと考えられます。我々のチームでは精密な予定残肝容積と肝予備能の計算に基づいた独自の安全切除限界を用い(Kobayashi Y, Shindoh J, HPB 2019)、高度肝障害を有するケースや門脈圧亢進症を有する症例においても、適宜脾臓摘出術を併用することにより、安全限界ギリギリまで可能性を追究しています。
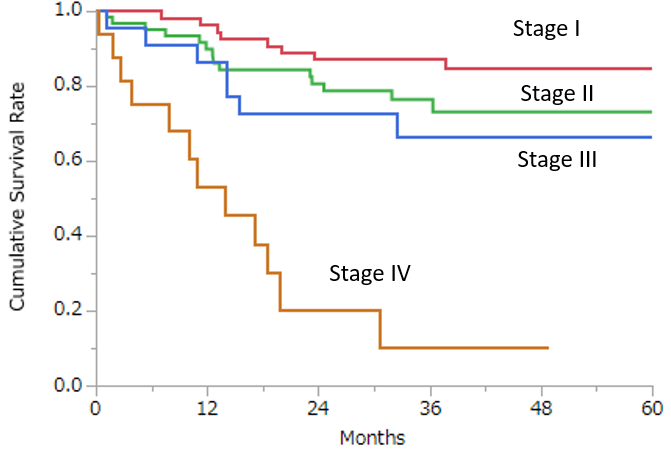
以下に2014年-2017年に私が執刀した初発肝癌症例(n=156)の成績を示します。腫瘍条件は腫瘍径 32mm (4-180mm)、多発腫瘍28.2%。Child-Pugh A 88%、B 12%。ICG15分値の平均値は17.7% (1.5-62.4%)、肝硬変 44.9%。症例全体の1年生存率は88.2%、3年生存率 72.1%、5年生存率 71.0%(観察期間中央値 39.4か月、Kaplan-Meier法)。
ステージ別には以下のグラフの通りで、3年生存率はStage I (n=57)では87.1%、Stage II (n=60) 76.4%、Stage III (n=23) 66.3%、Stage IV (n=16) 10.1%。直近のがん診療連携拠点病院等院内がん登録生存率集計(2013年分)による3年生存率 (Stage I 71.2%、Stage II 57.7%、Stage III 23.0%、Stage IV 8.0%)と比較して良好な成績を維持しています。